Um dos maiores e constantes desafios dos sistemas de saúde em todo o mundo, e no Brasil não é diferente, é como organizar, estruturar, financiar e dar eficiência às redes de urgência e emergência (RUE) de maneira harmônica e complementar, principalmente, às redes de atenção primária e especialidades. Quando conseguimos hierarquizar o sistema e fazer com que cada área atinja o máximo de eficiência e segurança à população, a RUE se desonera e se torna mais resolutiva. Infelizmente, temos o hábito, que talvez em muitas circunstâncias possa ser ou parecer necessidade, de procurar os nossos prontos-socorros (PS) e unidades de pronto atendimento (UPA) muito além do necessário e do razoável. Este é um fato, em grande parte cultural e é um dos fatores mais importantes para a constante pletora destes serviços. Não raramente, vemos reportagens mostrando a demora no atendimento nas portas de emergências sem levar em conta qualquer indicador qualitativo.
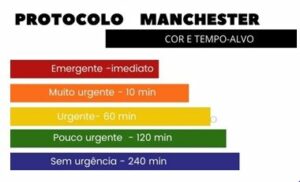
Os escores de risco, como o protocolo de Manchester, utilizados e úteis para a grande maioria dos serviços de U/E, tentam organizar “a porta” e definir, desde a chegada do paciente, o seu nível de gravidade bem como o provável tempo que ele disporá até ser atendido. Esta metodologia identifica rapidamente os pacientes com risco de morte e os pacientes estáveis, organizando-os de maneira a atender primeiro os que mais necessitam. O Sistema Manchester de Classificação de Risco foi desenvolvido no Manchester Royal Infirmary pelo médico e professor Kevin Mackway-Jones e equipe em 1994.
Em 1998 o National Health System – NHS passou a recomendá-lo aos hospitais do Reino Unido. Na atualidade é utilizado em mais de 25 países. Para aplicar qualquer protocolo de classificação de risco no Brasil é necessário ser um (a) enfermeiro (a) conforme Resolução Cofen (Conselho Federal de Enfermagem) nº 423/2012. A intenção não é estabelecer uma presunção diagnostica, mas identificar os casos em que há maior risco de morte, perda de órgão e/ou função para o paciente. O protocolo utiliza cores e tempo alvo para fazer a gestão dos riscos e definir a prioridade clínica dos pacientes (gráfico abaixo-1).
Sabemos que em muitas circunstancias, o atendimento de apenas um paciente grave pode ocupar equipes inteiras e em rodízio, para estabilizar ou encaminhar adequadamente o tratamento do paciente. Todos podem imaginar a tensão e a responsabilidade de receber e atender uma parada cardiorrespiratória ou um politraumatizado. E esta é, de maneira precípua, a principal função das unidades de U/E. Fica claro neste texto que a população não é obrigada a saber o nível de gravidade de seu caso ou de seu ente querido e pode, na dúvida, procurar um serviço de U/E. Mas, sempre que possível e sempre que ficar claro que não há urgência, a população não deve procurar as unidades de U/E, e sim as unidades de saúde mais adequadas aos cuidados necessários. Durante a pandemia da SarsCov2, ficou claro que isto é possível e desejável comparecer menos às portas da U/E, e ter um atendimento na rede de atenção primária seja presencial ou remota.
Neste período, se aperfeiçoaram muitas técnicas e práticas de cuidado remoto. O que era vedado anteriormente à pandemia, passou a ser possível, ética e legalmente. As orientações por via digital passaram a ser fundamentais para que não se perdessem os seguimentos ou se estabelecessem as orientações fundamentais ao cuidado geral e ligado à pandemia. Outro aspecto que gostaria de abordar é o relacionado aos sistemas de atendimento pré-hospitalar de U/E.
No Brasil e em nossa região, temos dois sistemas: o Samu (serviço de atendimento móvel de urgência) que em nossa cidade está vinculado à Secretaria Municipal de Saúde e à Rede Mario Gatti e o projeto “Resgate” do Governo do Estado de São Paulo. O Samu de Campinas foi pioneiro no Brasil. O modelo é baseado no sistema francês e tem sua base e atuação vinculada à saúde pública e fundamentalmente, dentro das cidades.
Já o projeto Resgate e também o “Salva Mar”, no litoral, estão vinculados às secretarias estaduais de segurança pública e saúde e ao corpo de bombeiros, com ações feitas principalmente, mas não exclusivamente pois muitos outros profissionais de saúde compõem a equipe, por profissionais militares treinados (paramédicos) para este fim e operações principalmente nas estradas e nas praias. Os dois sistemas são complementares e, não raramente, se ajudam em atendimentos mais complexos. Ambos funcionam 24 horas por dia, todos os dias do ano, e têm um grande respeito e alto conceito da sociedade. Realmente, podemos constatar a importância deste trabalho no âmbito pré-hospitalar para salvar vidas e no transporte sanitário especializado na U/E.
Toda esta estrutura é complexa e muito onerosa, mas fornece aos cidadãos a segurança necessária. Inaceitável é ver o volume de “trotes” a que são submetidos. Isto é inaceitável, diria até criminoso, pois além de desorganizar o atendimento, pode colocar em risco vidas que realmente precisariam de atendimento imediato. O que descrevi muito rapidamente, tenta mostrar a importância deste sistema e toda a segurança que ele fornece à sociedade. É muito importante que os cidadãos saibam utilizá-los sem causar pressão ao sistema e sem fazer “brincadeiras” inaceitáveis.
Este é mais um serviço do SUS e dos poderes públicos e é para todos. Outras modalidades de transporte sanitário existem tanto no sistema público como privado e que atendem a outras demandas também importantes. Para a população, é fundamental ter o conhecimento de como tudo isto funciona e que façamos o melhor uso para obter os melhores resultados. A U/E é das áreas mais críticas e difíceis de ser organizada dada sua complexidade e imprevisibilidade. Porém, algo é certo, não podemos pressioná-la com atendimentos não compatíveis.
Todos devem compreender sua missão e ajudar!
Carmino Antonio De Souza é professor titular da Unicamp, foi secretário de Saúde do estado de São Paulo na década de 1990 (1993-1994) e da cidade de Campinas entre 2013 e 2020













